We moeten de volledige impact van Covid-19 op de wachtlijsten en de tijden waarop patiënten moeten wachten op een electieve operatie nog niet zien. Hoewel er geen twijfel over bestaat dat dit op sommige gebieden en voor sommige specialismen voor een tijdelijke achterstand heeft gezorgd, weten we niet wat het effect op de langere termijn zal zijn, aangezien we ons nog steeds uit de pandemie moeten werken.
Hoewel de focus begrijpelijkerwijs sterk op de huidige lokale en tijdelijke situatie ligt, is het ook interessant om te kijken naar de trends op langere termijn en de internationale context, evenals naar het beleid dat verschillende landen hebben aangenomen om wachtlijsten te beheren.
Zelfs vóór Covid-19 waren wachttijden in veel landen al lang een probleem OESO-rapport verscheen onlangs over dit onderwerp. Het beoordeelt de wachttijden in 17 OESO-landen, evenals het effect van een reeks beleidsmaatregelen die zijn geïmplementeerd om het probleem aan te pakken, met behulp van gegevens tot en met 2018-2019. Een eerlijke vergelijking Een probleem bij het vergelijken van meerdere landen is dat de definitie en de manieren om de gegevens te meten, verzamelen, structureren en rapporteren van land tot land verschillen, waardoor de vergelijkbaarheid wordt beperkt.
Wachttijden kunnen bijvoorbeeld worden geregistreerd vanaf de huisartsverwijzing of na een specialistisch bezoek. Sommige gezondheidszorgstelsels meten de ‘poliklinische’ wachttijd, andere de ‘intramurale’ wachttijd, en weer andere meten de volledige wachttijd voor verwijzing naar behandeling, zoals het geval is in Denemarken, Noorwegen en Engeland.
Terwijl de gemiddelde en de mediane wachttijd, de wachttijd op bepaalde percentielen van de verdeling – en het aantal of percentage patiënten dat langer wacht dan een drempelperiode (bijvoorbeeld 3, 6 of 12 maanden) – allemaal geldige manieren zijn om het wachten te meten. Vaak wordt de mediaan het meest gebruikt voor internationale vergelijkingen.
De verdeling van de wachttijden is echter over het algemeen scheef: een klein deel van de patiënten wacht heel lang, wat betekent dat de gemiddelde wachttijden aanzienlijk langer kunnen zijn dan de mediaan. Hoe vergelijken OESO-landen zich? Uit het onderzoek van de OESO blijkt dat de wachttijden voor electieve operaties sterk kunnen variëren van land tot land, waarbij de wachttijden in sommige landen bijna tien keer zo hoog zijn als in andere.
Gegevens over wachttijden zijn momenteel alleen beschikbaar voor 17 OESO-landen en voor bepaalde procedures. Gemiddeld waren in deze landen de gemiddelde wachttijden korter voor kleine operaties, zoals cataractoperaties (95 dagen in 2018), en langer voor grotere operaties zoals heupvervanging (110 dagen) en knievervanging (140 dagen).
In alle landen hebben patiënten die urgentere behandelingen nodig hebben over het algemeen een kortere wachttijd dan patiënten wier gezondheidsstatus minder snel verslechtert tijdens het wachten. Daarom zijn de gemiddelde wachttijden voor een coronaire bypassoperatie over het algemeen korter dan voor een heup- en knievervanging.
Er zijn echter grote verschillen tussen landen. Over het geheel genomen waren de wachttijden voor electieve chirurgie in 2018 het laagst in Denemarken, Nederland, Italië en Hongarije, terwijl ze het hoogst waren in Estland, Polen en Chili.
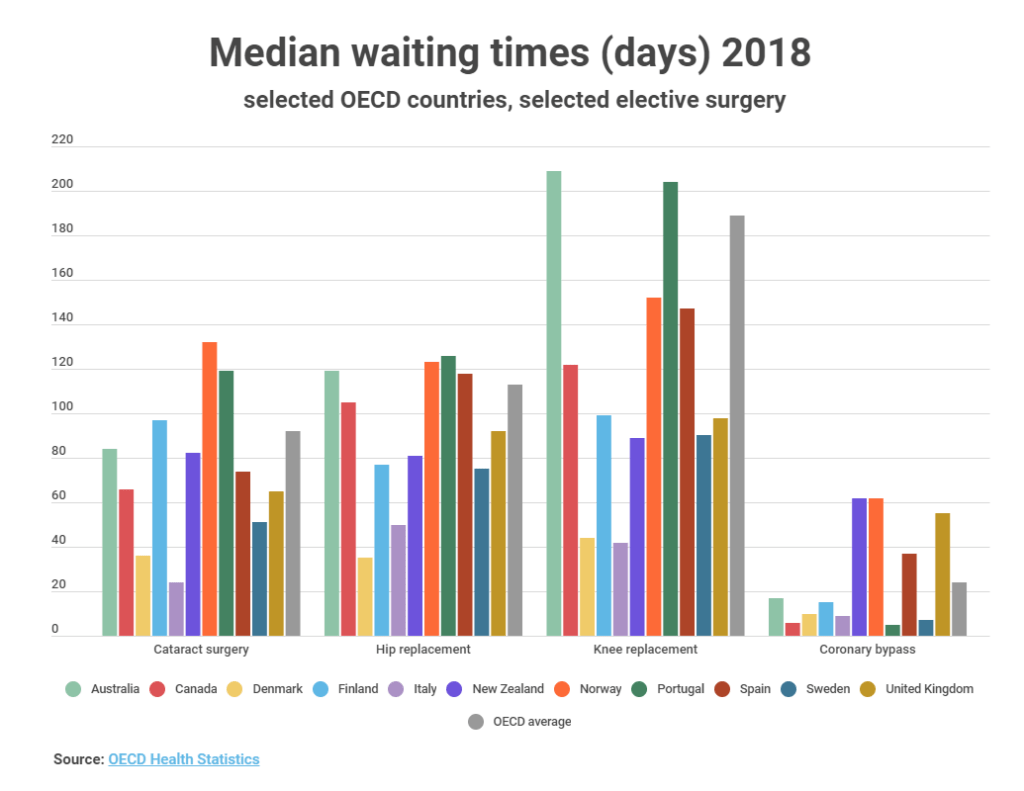
De onderstaande grafiek toont de mediane wachttijden voor enkele geselecteerde OESO-landen met vergelijkbare gegevens voor verschillende soorten operaties.
Zoals de grafiek laat zien, waren de gemiddelde wachttijden voor cataractoperaties het hoogst in Noorwegen, Portugal en Finland. Er moet echter worden opgemerkt dat twee landen die niet in deze grafiek voorkomen – Estland en Polen – aanzienlijk hogere wachttijden hadden, respectievelijk 180 en 250 dagen. Noorse wachttijden worden ook op een iets andere manier berekend. De meeste landen in de grafiek hadden wachttijden die lager waren dan het OESO-gemiddelde, waarbij Italië, Denemarken en Zweden tot de kortste wachttijden behoorden.
Voor heupprothesen was het beeld vergelijkbaar en in veel landen moesten lange wachttijden voor heupprothesen worden geregistreerd. Spanje en Canada hadden echter hoge gemiddelde wachttijden, en de wachttijd in Australië lag ook boven het OESO-gemiddelde, en aanzienlijk boven de Nieuw-Zeelandse mediaan.
Samen met Portugal valt Australië ook op door de wachttijd voor knievervangingen; een van de hoogste van alle OESO-landen na meer dan zes maanden. Het OESO-gemiddelde is hoog voor dit soort procedures en werd naar voren gebracht door relatief weinig landen met zeer hoge wachttijden, zoals Chili, dat een gemiddelde wachttijd van 840 dagen heeft, en Estland met 460 dagen.
 Hoe zijn de wachttijden in de loop van de tijd veranderd?
Uit de cijfers van de OESO blijkt dat, na een periode van stabiliteit, de wachttijden voor electieve behandelingen (die doorgaans het langst zijn) in een aantal landen begonnen op te lopen, zelfs vóór de uitbraak van Covid-19.
Hoe zijn de wachttijden in de loop van de tijd veranderd?
Uit de cijfers van de OESO blijkt dat, na een periode van stabiliteit, de wachttijden voor electieve behandelingen (die doorgaans het langst zijn) in een aantal landen begonnen op te lopen, zelfs vóór de uitbraak van Covid-19.
De veranderingen in de gemiddelde wachttijd in landen als Groot-Brittannië en Australië zijn vanuit internationaal perspectief echter relatief klein geweest vergeleken met bijvoorbeeld Estland en Portugal.
Veel landen hebben beleid geïmplementeerd dat gericht is op het terugdringen van wachttijden, met gemengde resultaten. Denemarken, Engeland en Finland zijn erin geslaagd de wachttijden voor veel electieve gezondheidszorgdiensten terug te dringen en deze gedurende langere perioden vast te houden, en zoals uit de grafieken blijkt, is Polen erin geslaagd de wachttijden de afgelopen vijf jaar aanzienlijk te verkorten.
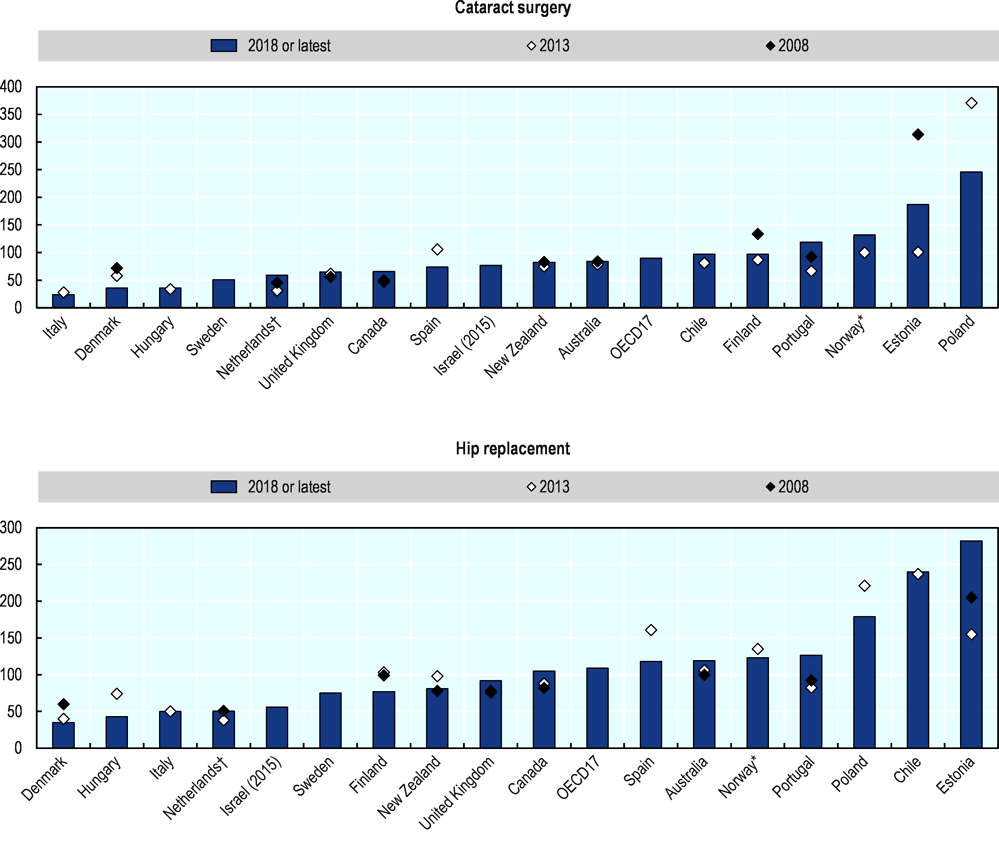 Opmerking: † Voor Nederland zijn de gegevens het gemiddelde, omdat de mediaan niet beschikbaar is. * Voor Noorwegen worden de wachttijden overschat vanwege de manier waarop wachttijden worden berekend.
Bron: OESO-gezondheidsstatistieken
Hoe wordt omgegaan met wachttijden in verschillende landen?
Als er wachtlijsten ontstaan, is dat doorgaans het gevolg van een onevenwicht tussen de vraag naar en het aanbod van gezondheidszorgdiensten. Het juiste beleid dat moet worden geïmplementeerd, zal in elk land anders zijn en afhankelijk zijn van onder meer het gezondheidszorgsysteem, de financiële en politieke situatie.
Opmerking: † Voor Nederland zijn de gegevens het gemiddelde, omdat de mediaan niet beschikbaar is. * Voor Noorwegen worden de wachttijden overschat vanwege de manier waarop wachttijden worden berekend.
Bron: OESO-gezondheidsstatistieken
Hoe wordt omgegaan met wachttijden in verschillende landen?
Als er wachtlijsten ontstaan, is dat doorgaans het gevolg van een onevenwicht tussen de vraag naar en het aanbod van gezondheidszorgdiensten. Het juiste beleid dat moet worden geïmplementeerd, zal in elk land anders zijn en afhankelijk zijn van onder meer het gezondheidszorgsysteem, de financiële en politieke situatie.
Maximale wachttijden worden in veel landen gebruikt als streefdoel voor zorgverleners, en in sommige gevallen als garantie voor patiënten, maar er is geen ‘one-size-fit-all’ maximale wachttijd.
Een permanente en duurzame toename van het aanbod is de meest effectieve manier om de wachttijden blijvend te verkorten. Kortetermijninterventies waarbij gebruik wordt gemaakt van incidentele aanvullende financieringspakketten dienen echter ook een belangrijk doel. Door snel in te spelen op een tijdelijke toename van de vraag of een kortdurende verstoring van het aanbod kan worden voorkomen dat de wachtlijsten substantieel oplopen en achterstanden en langere wachttijden verderop of over een langere periode veroorzaken.
Zelfs een permanente toename van het aanbod is geen garantie voor succes. In sommige gevallen kan het extra aanbod worden gecompenseerd door een toename van de vraag, door een toename van het aantal verwijzingen, tests en procedures. Zo zijn de wachttijden voor sommige electieve operaties in Canada en Australië de afgelopen jaren toegenomen, ondanks aanvullende financiering en een toename van de activiteit.
In Australië, Door de investering in electieve chirurgie in het kader van de Nationale Partnerschapsovereenkomst van 2011-2015 kon aan de groeiende vraag worden voldaan, maar dit had geen significante impact op de wachttijden. Tussen 2015 en 2018 wachttijden voor een staaroperatie was licht gedaald, maar licht gestegen voor knievervanging en heupvervanging.
Bij een substantieel overaanbod wordt soms ook de vraagzijde aangepakt om de wachttijden te verkorten. Klinische prioriteringsinstrumenten die zich richten op het verbeteren van de gezondheidsresultaten kunnen het verwijzingsproces en het beheer van wachtlijsten verbeteren.
In het OESO-rapport Nieuw-Zeeland wordt gebruikt als voorbeeld van een land dat heeft geprobeerd de prioritering van patiënten te verbeteren (maar in combinatie met een groter aanbod). Na een verkorting van de wachttijden voor electieve operaties tot maximaal 4 maanden in 2012, wachttijden zijn afgenomen voor veel gangbare procedures en liggen ruim onder de OESO-gemiddelden.
Sinds 2019 implementeert het Nieuw-Zeelandse ministerie van Volksgezondheid een bredere aanpak met een focus op het hele patiëntentraject in het kader van zijn 'Planned Care Strategic Approach 2019-2024'. De impact op de toegang tot zorg en de gezondheidsresultaten Een grote hoeveelheid bewijs wijst erop dat lange wachttijden negatieve gevolgen kunnen hebben voor zowel de toegang tot zorg als de gezondheidsresultaten voor patiënten. Dit is een punt van zorg bij het aanpakken van wachtlijsten aan de vraagzijde door de wachttijden te rantsoeneren en prioriteringsbeleid te implementeren.
De omstandigheden van patiënten kunnen tijdens het wachten verslechteren, vooral als het wachten wordt verlengd of als de patiënt geen prioriteit meer krijgt. Hoewel de noodzaak voor een heupvervanging bijvoorbeeld niet levensbedreigend is, is het langdurig leven met een dergelijke aandoening slopend en kan de kwaliteit van leven van de patiënt aanzienlijk verminderen.
Lange wachttijden hebben niet alleen potentieel ernstige gevolgen voor patiënten en zijn in sommige landen een bron van onvervulde zorgbehoeften, maar kunnen ook leiden tot ongelijke toegang. Idealiter zou de toegang tot zorg gebaseerd moeten zijn op de behoefte en niet op de mogelijkheid om te betalen.
Sommige patiënten zullen onvermijdelijk meer opties hebben dan andere, en op internationale basis zijn er grote ongelijkheden in de toegang, afhankelijk van waar de patiënt woont. Bijvoorbeeld de maximale wachttijd voor een staaroperatie varieert tussen landen van een maand in Denemarken tot 1,5 jaar in Estland. Zelfs binnen een land kunnen er aanzienlijke verschillen bestaan tussen de toegang in landelijke en grootstedelijke gebieden.
Het is ook waarschijnlijk dat de Covid-19-pandemie heel verschillende gevolgen zal hebben gehad voor de gezondheidszorgsystemen in verschillende landen, maar er zijn meer gegevens nodig om dit te begrijpen. Wat kan er gedaan worden om de wachttijden te verbeteren? Hoewel ze variëren, is het een feit dat de wachtlijsten, en dus de wachttijden, in veel landen de afgelopen tien jaar aanzienlijk zijn toegenomen. Covid-19 heeft ook een nadelige invloed op de wachttijden, waarbij het verwachte herstel wordt belemmerd door een tweede en derde golf.
Om dit aan te pakken is het nodig om de capaciteit substantieel uit te breiden – en wel snel. Eén manier om de capaciteit snel en efficiënt te vergroten is het gebruik van flexibele gezondheidszorginfrastructuur, zoals mobiele of modulaire operatiekamers .
Er kan voor een langere periode een tijdelijke ruimte aanwezig zijn ter dekking van werkzaamheden ter uitbreiding van de bestaande afdeling, of voor een kortere periode om de activiteit te stimuleren en 'blitz'-wachtlijsten op te bouwen die in de loop van de tijd zijn ontstaan. Een dergelijke oplossing kan worden opgezet als een speciale stand-alone unit voor grootschalige operaties, met minimale impact op de bestaande middelen van het ziekenhuis. Er is een scala aan flexibele oplossingen beschikbaar vanaf Q-bital Healthcare Solutions .
Andere strategieën zijn gericht op het verbeteren van de coördinatie tussen de eerstelijns- en tweedelijnszorg, wat kan zorgen voor een betere patiëntenstroom en waardevol inzicht in het gehele patiëntentraject en de wachttijden in elke fase van het traject. Ook flexibele gezondheidszorg kan hierbij helpen; Er kan bijvoorbeeld een mobiele of modulaire kliniek voor lichte verwondingen naast de hoofd-SEH-afdeling van het ziekenhuis worden geplaatst om patiënten te helpen het meest geschikte traject te volgen.
Uiteindelijk is het verkorten van de tijd die mensen moeten wachten op toegang tot gezondheidszorg essentieel voor het verbeteren van de patiëntenervaring – een topprioriteit in de meeste landen.
Q-bital Healthcare Solutions
Eenheid 1144 Regent Court, The Square, Gloucester Business Park, Gloucester, GL3 4AD
